Caso clínico: Candidiasis sistémica secundaria poco frecuente como complicación de la herida por mordedura en un perro
 Yun-Joo Geum
Yun-Joo Geum Hyun-Jung Han*
Hyun-Jung Han*- Departamento de Urgencias Veterinarias y Cuidados Críticos, Facultad de Medicina Veterinaria, Universidad de Konkuk, Seúl (República de Corea)
Un perro mestizo macho intacto de 11 años de edad y 4,8 kg fue evaluado por una herida por mordedura que se había producido un día antes de la consulta. En la exploración, el paciente mostró signos de shock descompensatorio temprano a tardío, hemotórax, neumotórax y fracturas de costillas. Se realizó manejo inicial del shock y reanimación. Después de varios días de estabilización, se realizó toracotomía exploratoria, reconstrucción de la pared torácica, muestreo de cultivo y pruebas de susceptibilidad a los antibióticos. Se realizaron tratamientos antimicrobianos empíricos a la espera de los resultados del cultivo. A pesar de la terapia antimicrobiana agresiva, el paciente presentó convulsiones focales y dehiscencia de la herida, presumiblemente debido al empeoramiento de la infección y la inflamación. Se desbridaron los tejidos necróticos adyacentes a la dehiscencia y se abrió la herida. Un análisis previo de heridas y hemocultivos identificó Candida glabrata, y se inició itraconazol de acuerdo con los resultados del cultivo. Se logró un tratamiento exitoso y se cerró la herida. El paciente se mantuvo sano después de 2 meses de seguimiento. Hasta donde sabemos, este fue el primer caso reportado de candidiasis sistémica en un perro secundario a una herida por mordedura diagnosticada mediante hemocultivo. Además, este caso pone de manifiesto el éxito del tratamiento con itraconazol.
1 Introducción
Candida es un tipo de levadura perteneciente a la familia Saccharomycetaceae (1). La Candida normalmente habita en las membranas mucosas de los mamíferos en el tracto gastrointestinal, genital, respiratorio superior y cavidad oral. Los pacientes inmunodeprimidos pueden contraer esta infección oportunista a través de roturas de la barrera mucosa, lo que provoca candidiasis (2). Los factores de riesgo comunes para las infecciones por Candida incluyen diabetes mellitus, uso de antimicrobianos de amplio espectro o corticosteroides, colocación de catéteres intravenosos (IV) y suministro de nutrición parenteral (1). La candidiasis engloba todas las infecciones relacionadas con la candidiasis que afectan a los órganos cutáneos, mucosos, sanguíneos y profundos (2). Las infecciones por cándida en la sangre, conocidas como candidemia, y las que penetran en órganos profundos se definen como candidiasis invasiva (2).
En los seres humanos, la cándida es el agente infeccioso fúngico más común (3). Muchas especies de Candida pueden causar candidiasis; sin embargo, aproximadamente el 90% de los casos de candidiasis son causados por las siguientes cinco especies, enumeradas en orden descendente: Candida albicans, Candida glabrata, Candida tropicalis, Candida parapsilosis y Candida krusei (3). Aunque C. albicans es la causa más común de candidiasis, recientemente ha habido un aumento significativo en las infecciones por Candida spp. no albicans debido a la resistencia al fluconazol (4). Candida puede diseminarse tanto por vía superficial como sistémica (4).
Al igual que los humanos, la Candida puede infectar de forma oportunista a animales inmunodeprimidos (5), como aquellos con infección por parvovirus (6). Hay varios casos de candidiasis en los que la Candida es un hongo natural, incluida la candidiasis cutánea (7), la infección del tracto urinario relacionada con Candida (8-10) y la candidiasis intestinal (11). En los perros, la candidiasis puede ocurrir no solo como una infección oportunista en la membrana mucosa, sino también en varios otros lugares, como el peritoneo (12, 13), el hueso (14), las articulaciones (15) y los ojos (16). Sin embargo, solo hay unos pocos informes de candidiasis sistémica, incluida la linfadenitis piogranulomatosa (17, 18) y la candidemia (19). Varios estudios han reportado casos de infección por Candida en animales; sin embargo, la infección por C. glabrata en perros es rara (13, 14). Aunque ha habido casos de infección por Candida en humanos mordidos por perros (20, 21), no se han reportado casos de infección por Candida en perros mordidos por otros perros. Aquí, reportamos el diagnóstico y el manejo exitoso de una infección por Candida secundaria a una herida por mordedura en un perro.
2 Descripción del caso
Un perro mestizo macho de 11 años de edad con un peso de 4,8 kg se presentó en el Departamento de Emergencias y Cuidados Críticos del Hospital Docente de Medicina Veterinaria de la Universidad de Konkuk. El día anterior a la consulta, el perro fue mordido por otro perro (raza Jindo) (Figura 1). La estabilización de emergencia y la sutura del intestino herniado cerca de la región inguinal izquierda se realizaron en el hospital de animales local. Los sitios de las heridas incluyeron el abdomen, el tórax y cerca de las vértebras. El paciente fue remitido a nuestro hospital por inestabilidad respiratoria y sospecha de daño pulmonar secundario a múltiples fracturas costales.
Al momento de la presentación, el paciente fue diagnosticado de shock descompensatorio temprano a tardío y sospecha de shock séptico. En la exploración física se observó temperatura rectal de 34,6 °C, frecuencia cardíaca de 160/min, frecuencia respiratoria de 44/min y presión arterial sistólica de 50 mmHg con pulso débil. La membrana mucosa era de color rosa pálido y el tiempo de rellenado capilar se retrasó ligeramente a los 2 s. Además, el perro mostraba signos de deshidratación del 5%. También había una gran herida abierta en la región torácica ventral izquierda que exponía la capa subcutánea y el tejido herniado, junto con una herida inguinal izquierda que había sido cerrada en el hospital de animales local (Figuras 2A, B). El paciente también tuvo un episodio convulsivo y se le administró diazepam (0,5 mg/kg IV).
Se administró cristaloide a 1,5 veces la dosis de choque (30 mL/kg) y turboalmidón a 0,5 veces la dosis de choque (2,5 mL/kg) para tratar la hipotensión. Sin embargo, la presión arterial sistólica no mejoró; Por lo tanto, la norepinefrina se inició a una infusión de velocidad constante de 0,1 μg/kg/min y luego se aumentó a 0,2 μg/kg/min. La presión arterial sistólica finalmente volvió al rango normotenso (100-140 mmHg), aunque el perro permaneció estuporoso a semicomatoso. Un perfil bioquímico sérico mostró un aumento de los niveles de proteína C reactiva (9,1 mg/dL; intervalo de referencia, 0,1-1 mg/dL), lactato (5,41 mmol/L; intervalo de referencia, 0,5-2,5 mmol/L), glucosa (149 mg/dL; intervalo de referencia, 70-143 mg/dL), nitrógeno ureico en sangre (85 mg/dL, intervalo de referencia, 7-27 mg/dL), creatinina (3,4 mg/dL, intervalo de referencia, 0,5-1,8 mg/dL), fósforo (14,3 mg/dL, intervalo de referencia, 2,5-6,8 mg/dL) y dímero d (1947,81 ng/mL, intervalo de referencia, 50-250 ng/mL), y estado de hipercoagulabilidad en tromboelastografía. Las radiografías torácicas lateral y dorsoventral derecha revelaron fracturas simultáneas de la 8ª costilla izquierda y de la 11ª-12ª costilla derecha, junto con neumotórax y hemotórax (Figura 2C). La ecografía adicional realizada al día siguiente demostró atelectasia del pulmón derecho, lo que indica contusión pulmonar.
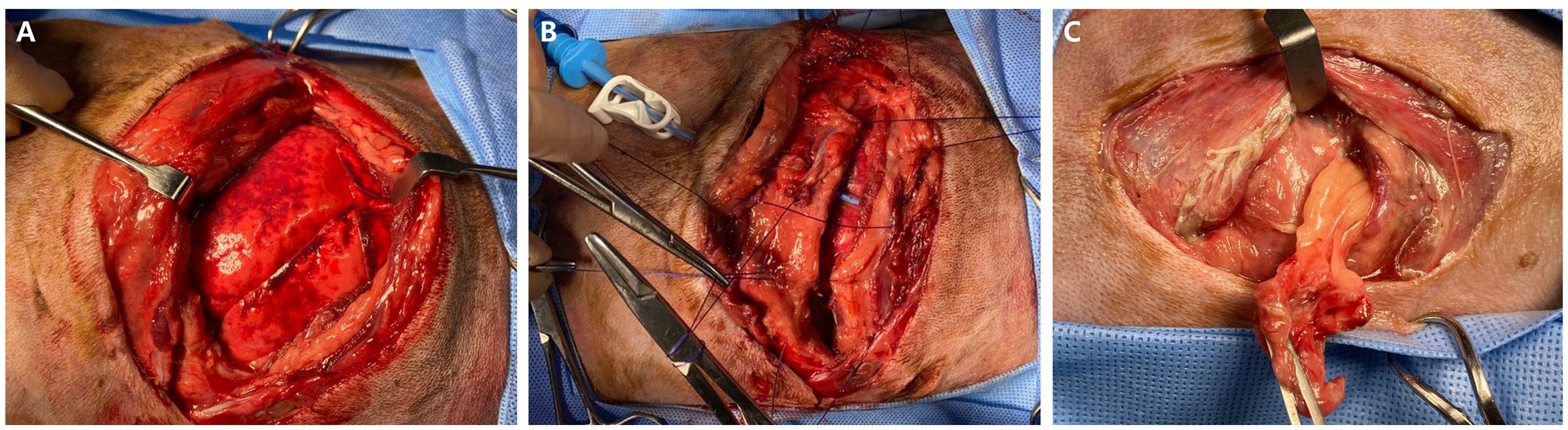
Las heridas torácicas se trataron como heridas abiertas con limpieza y vendaje durante 3 días. Posteriormente, el paciente se estabilizó y no se detectó necrosis adicional ni secreción de las heridas. Al 3 día de hospitalización, se realizó cirugía bajo anestesia general para reconstruir la pared torácica, desbridar y cerrar la herida de la mordedura. La anestesia fue inducida con midazolam (3 mg/kg, IV) y propofol (4 mg/kg, IV) y mantenida con isoflurano en O2 al 100%. Para explorar la cavidad torácica y reconstruir la pared torácica derecha, se realizó toracotomía intercostal derecha y cierre. El perro se colocó en decúbito lateral izquierdo y se realizó una incisión en el 8º espacio intercostal derecho. La exploración de la cavidad torácica reveló líquido serosanguíneo intratorácico y contusiones pulmonares significativas en lóbulo medio y caudal derecho (Figura 3A). Se recolectaron varias muestras para cultivos de microorganismos y hongos aeróbicos y anaeróbicos, incluido derrame pleural, tejido necrótico alrededor de la fractura de la 11ª costilla derecha e hisopos pulmonares. El examen histopatológico de tejido necrótico no se llevó a cabo debido a limitaciones financieras del propietario. Después de la toma de muestras, la cavidad intratorácica y la pared torácica se lavaron con solución salina tibia, y se realizó la reconstrucción de la pared torácica entre las costillas 11ª a 13ª derechas. El cierre torácico rutinario fue seguido por la colocación de varias suturas precolocadas alrededor de la 11ª costilla derecha adyacente a la incisión y por la sutura de los músculos serrato ventral, escaleno y pectoral con una sutura continua simple (22). Antes del cierre torácico de rutina, un tubo torácico de 12 Fr (tubo torácico con trocar afilado, 12 Fr, 19 cm; Mila International, Florence, KY, USA) se insertó con un trocar a través del 8º espacio intercostal derecho (Figura 3B). Los tejidos subcutáneos y la piel se cerraron de forma rutinaria.
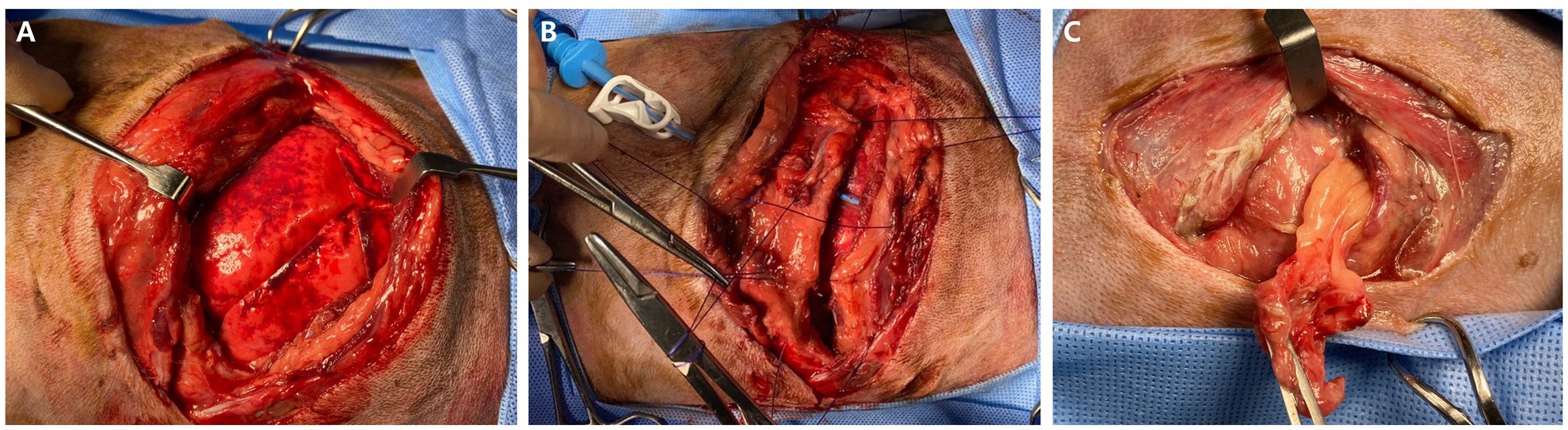
Después del cierre rutinario de la piel del tórax derecho, el perro fue reposicionado en el decúbito lateral derecho para el desbridamiento y el cierre de la gran herida torácica ventral izquierda abierta. La herida se lavó con solución salina normal al 0,9% y clorhexidina al 0,05%. Tras la extirpación del tejido blando herniario, que se confirmó como grasa abdominal (Figura 3C), se realizó el cierre estándar de la herida. En el postoperatorio, la sangre extraída de la vena yugular se sometió a pruebas de cultivo para diagnosticar infecciones sistémicas.
Los cuidados de soporte postoperatorios incluyeron fluidoterapia con cristaloides isotónicos (solución plasmática A), analgesia, antimicrobianos agresivos, antieméticos, protectores gastrointestinales y terapia anticoagulante. La analgesia se suministró inicialmente con fentanilo (4 μg/kg/h, IV) y lidocaína (1,2 mg/kg/h, IV) a infusión de tasa constante. En el día 1 postoperatorio, se suspendió la infusión combinada de fentanilo y lidocaína a tasa constante y se reemplazó por un parche de fentanilo (4 μg/kg/h, TD) y meloxicam (0,1 mg/kg, PO, q24h). Inicialmente se administró tratamiento antimicrobiano empírico que incluyó ceftazidima (20 mg/kg IV, cada 8 h), metronidazol (15 mg/kg IV, cada 12 h) y enrofloxacino (20 mg/kg IV, cada 24 h). Con base en los resultados de la prueba de susceptibilidad a los antimicrobianos, los antimicrobianos se cambiaron a amoxicilina/clavulanato (13,75 mg/kg, IV, q12h) y metronidazol (15 mg/kg, IV, q12h) para cubrir el agente etiológico identificado, Enterococcus faecalis, aunque los resultados del cultivo fúngico aún estaban pendientes durante este tiempo. También se inició tratamiento con maropitant (1 mg/kg, SC) y anticoagulantes, incluyendo clopidogrel (dosis de carga: 10 mg/kg, VO, cada 24 h; dosis de mantenimiento: 4 mg/kg, VO, cada 24 h) y dalteparina (150 U/kg, SC, cada 8 h).
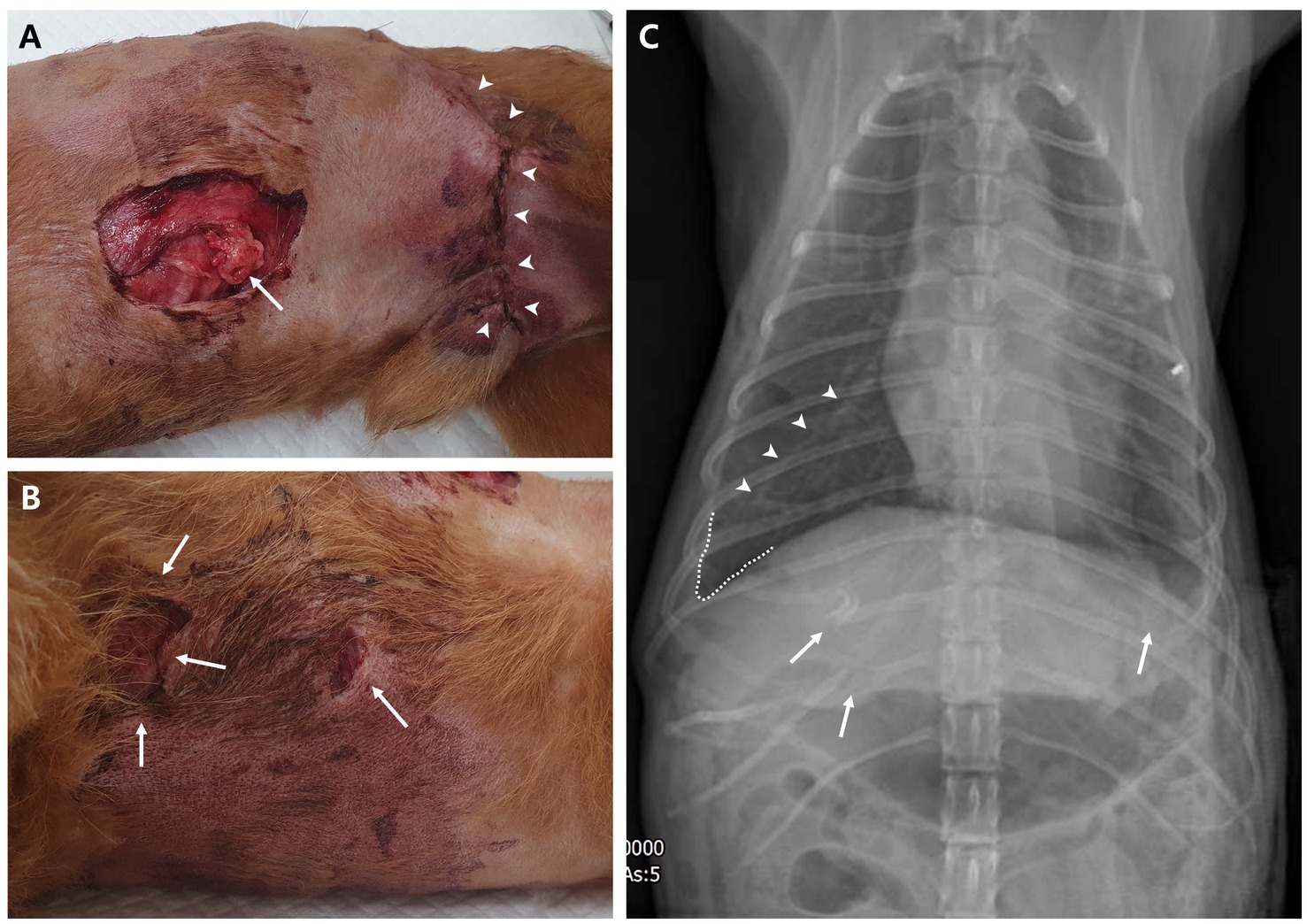
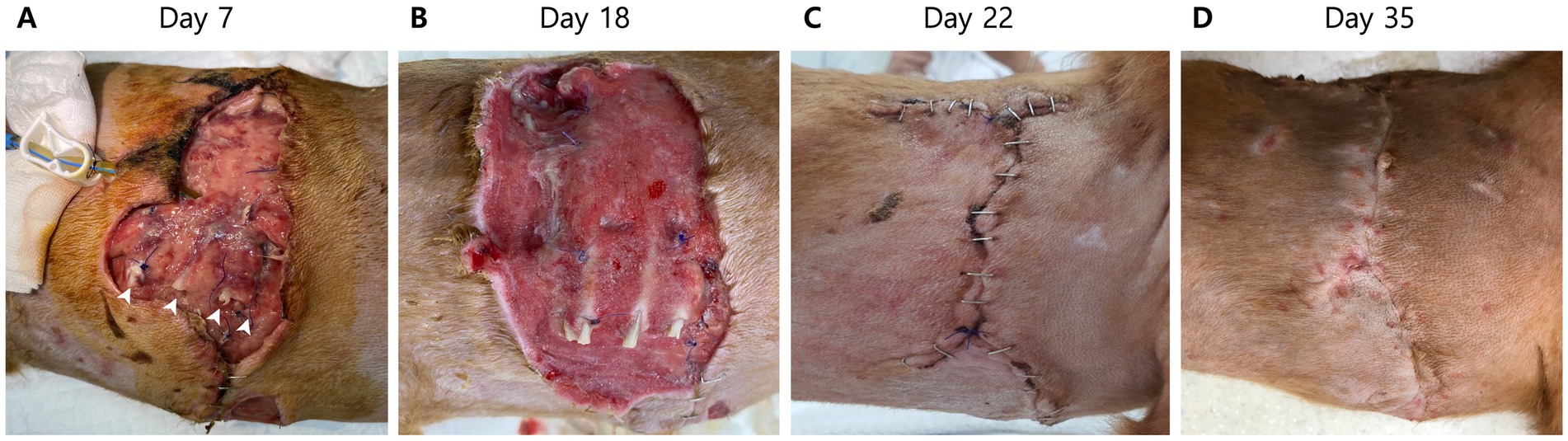
El día 5 de hospitalización, el paciente experimentó espasmos faciales clónicos, un tipo de convulsión focal. En el día 9 se observó dehiscencia en el sitio quirúrgico torácico derecho (Figura 4A). Se inició un muestreo adicional de dehiscencia para las pruebas de cultivo. La evaluación hematológica reveló anemia moderada con un recuento de glóbulos rojos de 3,87 × 1012/L (intervalo de referencia, 5,7-8,8 ×10 12/L) y leucocitosis (53,25 × 109/L; intervalo de referencia, 5-17 × 109/L) junto con linfocitosis concurrente (36,62 × 103/μL; intervalo de referencia, 1-5 × 103/μL) y monocitosis (15,83 × 103/μL; intervalo de referencia, 0,2–1,1 × 103/μL). Se detectaron varios neutrófilos tóxicos en los frotis de sangre. Un perfil bioquímico sérico aún mostró un aumento del nivel de proteína C reactiva (6 mg/dL; intervalo de referencia, 0,1–1 mg/dL); aunque era menor en comparación con el momento de la cirugía. Por lo tanto, todavía había infección e inflamación en curso. Al día 9 de hospitalización, la necrosis de la pared torácica derecha empeoró; Por lo tanto, el desbridamiento se realizó bajo sedación leve. Durante el procedimiento, se detectó la separación costocondral por necrosis del cartílago entre la 7ª y la 10ª unión costocondral derecha (Figura 4A). Después del desbridamiento, la herida torácica abierta se trató con miel de Manuka para promover la formación de tejido de granulación y reducir la inflamación hasta el cierre de la herida.
Todas las muestras de cultivo se enviaron a los laboratorios de Nosvet (Gyeonggi-do, República de Corea) y se cultivaron en agar sangre, brucela y agar dextrosa sabouraud con placa de cloranfenicol. Si se observaron colonias, la identificación de las especies se realizó mediante espectrometría de masas de ionización de tiempo de vuelo por desorción láser asistida por matriz. Después de la identificación, se realizó una prueba de susceptibilidad a los antibióticos según la guía del Clinical and Laboratory Standards Institute 2018 utilizando el método de difusión en disco.
No se cultivó ningún hongo a partir de la muestra de derrame pleural. Sin embargo, C. glabrata se cultivó a partir del tejido necrótico alrededor de la fractura de la 11ª costilla derecha y muestras de hisopo pulmonar. Además, C. glabrata se cultivó a partir de la sangre, lo que indica candidemia sistémica. Por lo tanto, se añadió itraconazol (10 mg/kg, VO, cada 24 h) para la infección por Candida el día 9 de la hospitalización.
Después del tratamiento antifúngico, el nivel de conciencia del paciente mejoró y el derrame pleural disminuyó gradualmente. Al día 17 de hospitalización, se retiró la sonda torácica porque ya no había derrame pleural. Un examen de sangre el día 15 de la hospitalización mostró un nivel de proteína C reactiva dentro del rango de referencia (0,8 mg/dL; intervalo de referencia, 0,1–1 mg/dL). Aunque los recuentos de glóbulos blancos (42,91 × 103/μL; intervalo de referencia, 1-5 × 103/μL) y los niveles de dímero D (1.226 ng/mL; intervalo de referencia, 50-250 ng/mL) seguían estando por encima de los intervalos de referencia, estaban disminuyendo constantemente. Al día 18 de la hospitalización, la herida torácica abierta produjo suficiente tejido de granulación para el cierre (Figura 4B); Por lo tanto, se realizó el cierre rutinario de la herida. El paciente fue dado de alta a los 4 días del cierre de la herida sin complicaciones (Figura 4C).
El paciente se mantuvo sano, como se observó en las visitas de seguimiento a los 13 y 48 días después del alta (Figura 4D). Los hemocultivos confirmaron la ausencia de microorganismos y el crecimiento de hongos. De esta manera, se concluyó la gestión. Se recolectaron muestras adicionales de hisopos orales del perro mordido y muestras del suelo donde vivía el paciente para identificar la ruta de infección de Candida. A partir del cultivo oral, se identificó Candida guilliermondii, ahora revisada como Meyerozyma guilliermondii, y otros microorganismos, mientras que en el cultivo del suelo no se identificó Candida spp. u otros hongos.
3 Discusión
Hasta donde sabemos, este es el primer caso documentado de candidiasis sistémica secundaria a una herida por mordedura en un perro. Debido a que se trataba de una infección sistémica fúngica, el tratamiento antimicrobiano empírico fue ineficaz y el paciente presentó convulsiones focales y dehiscencia de la herida. Después de que los resultados del hemocultivo identificaron C. glabrata, se inició el tratamiento con el agente antifúngico itraconazol con notable mejoría del paciente.
Las infecciones fúngicas sistémicas ocurren principalmente a través de la invasión del sitio de una herida o la inhalación directa a los pulmones. Por ejemplo, C. albicans puede causar infecciones fúngicas sistémicas a través de dispositivos médicos como catéteres intravenosos (23). Aunque C. albicans es un hongo residente en la piel o en la capa mucosa, puede infectar a pacientes en condiciones inmunosupresoras o por invasión directa (23), como por ejemplo a partir de una herida por mordedura como en el caso actual. Hay numerosos organismos en la cavidad bucal y pueden ingresar al sitio de la lesión a través de la mordedura, lo que lleva a una infección polimicrobiana (24). Un estudio, utilizando el análisis genómico del ADN ribosómico, identificó a C. albicans como la segunda especie más dominante cultivada a partir de muestras de hisopos orales de perros domésticos sanos, después de Malassezia pachydermatis. También se aislaron C. glabrata, C. auris y C. parapsilosis (25).
La patogenia de la infección por C. glabrata difiere de la de la infección por C. albicans. A diferencia de C. albicans, C. glabrata no puede penetrar activamente en el epitelio en ausencia de hifas. En cambio, se basa en la endocitosis y no solo sobrevive, sino que también se replica dentro de los macrófagos (26). En los seres humanos, dos especies principales causantes de candidiasis orofaríngea son C. albicans y C. glabrata, y generalmente coinfectan porque C. glabrata sola no es invasiva para el epitelio mucoso orofaríngeo, en contraste con su invasividad en el epitelio mucoso gástrico (27). La adherencia de C. glabrata a las hifas de C. albicans empeora la gravedad de la candidiasis orofaríngea (27). Por lo tanto, C. glabrata en el epitelio mucoso oral del perro mordido no es invasivo; Puede presentarse como un organismo comensal. Sin embargo, se consideró que C. glabrata en este paciente había invadido la cavidad torácica a través de la herida de la mordedura, que posteriormente se extendió a la circulación sistémica y condujo a candidiasis sistémica. En un modelo de ratón, C. glabrata cambió su tipo de crecimiento después de adaptarse a los macrófagos, lo que le permitió escapar de los fagocitos y aumentar su virulencia (28).
En cuanto a la herida por mordedura, la fuente más probable de infección es la microbiota oral del animal que muerde (24). Con menos frecuencia, los patógenos pueden originarse en fuentes ambientales o en la piel del paciente (24). Para identificar la vía de infección de C. glabrata, se recolectaron muestras de hisopos orales del perro mordedor y muestras de suelo del área donde vivía el paciente. A partir de la muestra oral, se cultivaron C. guilliermondii (ahora reclasificado como Meyerozyma guilliermondii) y otros microorganismos como Enterobacter cloacae, Aspergillus niger y Rhodotorula mucilaginosa. No se encontró Candida spp. en el cultivo del suelo, aunque se identificaron Fusarium oxysporum y Neopestalotiopsis. La prueba de cultivo realizada en la herida en el momento de la presentación identificó Enterococcus faecalis, un microorganismo que no se encuentra típicamente en la flora normal de la piel (29).
La mordedura de perro ocurrió el día antes de la presentación, y se sospechó fuertemente de un choque séptico a su llegada. Por lo tanto, la probabilidad de que una infección nosocomial, como la de una perrera, cause sepsis es muy baja. Además, se detectó C. glabrata en múltiples muestras recolectadas durante la cirugía y en hemocultivos, la posibilidad de error de muestreo también es baja.
Los diferentes resultados del cultivo entre el perro que muerde y el paciente se pueden atribuir a varias razones. En primer lugar, estaba la posibilidad de una mutación de Candida. Durante infecciones prolongadas por Candida en pacientes inmunocomprometidos, más de una especie y cepa de Candida pueden coexistir en un solo huésped. Por ejemplo, un estudio retrospectivo de infecciones fúngicas del tracto urinario en perros y gatos reveló múltiples infecciones por Candida, como C. albicans, C. tropicalis y C. krusei (30). Además, las cepas y los fenotipos de Candida pueden alterarse mediante el cambio genético. La patogenia del cambio fenotípico blanco-opaco de C. albicans es bien conocida en Candida spp. (31). En segundo lugar, había una diferencia en el tiempo de las culturas. Se obtuvo un hisopo oral del perro que mordeó 3 meses después, lo que dio tiempo suficiente para posibles cambios en la distribución microbiana oral. Hay algunos informes sobre el cambio en la microbiota oral en 1 mes debido a los suplementos dietéticos, incluidos los masticables dentales (32) y los cambios relacionados con la edad (33).
Reconocemos la limitación de que la prueba de cultivo realizada 3 meses después del perro mordido puede tener algunas asociaciones con la Candida encontrada en el paciente con herida mordida. Sin embargo, la presencia de Candida sugiere la posibilidad de una infección sistémica secundaria como complicación de la herida por mordedura. Por lo tanto, en casos de heridas graves por mordedura, se puede recomendar la realización de cultivos de hisopos orales del animal que muerde para usar antimicrobianos adecuados y prevenir la sepsis.
Los agentes antifúngicos empíricos no se usan comúnmente para tratar las heridas por mordedura porque las infecciones fúngicas sistémicas debidas a heridas por mordeduras solo se han reportado en unos pocos casos, aunque ha habido un caso humano tratado con un agente antifúngico después de una herida por mordedura de gato que no mejoró con el tratamiento antimicrobiano (34). Sin embargo, estos casos son relativamente raros. Además, en medicina humana, los antimicrobianos empíricos no se recetan comúnmente para tratar las heridas por mordeduras de perro sin sospecha de infecciones bacterianas (35). En medicina veterinaria, casi el 80% de los casos se tratan con antimicrobianos profilácticos (36, 37). Aunque los antimicrobianos se usan comúnmente en medicina veterinaria, los agentes antifúngicos no lo son. En consecuencia, al paciente actual se le prescribió inicialmente un tratamiento antimicrobiano agresivo y no se le prescribió ningún agente antifúngico hasta que se determinaron los resultados del cultivo fúngico. Desafortunadamente, el cultivo fúngico requirió un tiempo de incubación más largo que el cultivo bacteriano debido al lento crecimiento (38), lo que retrasó los resultados y provocó el deterioro de la herida debido a la inflamación prolongada a pesar del tratamiento antimicrobiano agresivo y el manejo de la herida. Por lo tanto, el cultivo de hongos es esencial. Dado que se tarda mucho tiempo en confirmar los resultados del cultivo fúngico, se debe considerar el tratamiento antifúngico empírico incluso antes de confirmar el cultivo fúngico en pacientes con heridas por mordedura que tienen una mala respuesta al tratamiento antimicrobiano.
Los tratamientos para la candidiasis en humanos y animales son similares. En los seres humanos, el medicamento de primera línea es un equinocandina seguido de fluconazol y una formulación lipídica anfotericina B (39). C. albicans típicamente responde bien a los azoles, pero C. glabrata puede requerir dosis más altas de fluconazol debido a la resistencia a los azoles (39). El fluconazol es el tratamiento de primera línea preferido en medicina veterinaria por varias razones, incluida la baja incidencia de efectos adversos, el metabolismo hepático mínimo, la eliminación renal extensa y la rentabilidad (40, 41). Sin embargo, los ensayos clínicos para la candidiasis vaginal en humanos han demostrado que el itraconazol es más eficaz que el fluconazol (42). Además, la tasa de ocurrencia de infecciones fúngicas invasivas, incluida Candida spp., fue relativamente menor con el uso profiláctico de itraconazol que con fluconazol (43). Aunque los costos difieren, el itraconazol y el fluconazol exhiben efectos terapéuticos, tasa de recurrencia y hepatotoxicidad similares para el tratamiento de la blastomicosis en perros (44). Ha habido algunos casos en los que se ha utilizado itraconazol para tratar la candidiasis (14, 45). En este paciente, debido a su efectividad, se administró itraconazol como tratamiento de primera línea y resultó en una respuesta positiva. Se necesita más investigación debido al número limitado de casos que involucran el tratamiento con itraconazol. En este informe se describe el uso eficaz de itraconazol para el tratamiento de la candidiasis.
4 Conclusión
La candidiasis sistémica resultante de una herida por mordedura, como se informó en este estudio, es el primer caso documentado en perros. Al tratar las heridas por mordeduras, es esencial considerar la posibilidad de infecciones fúngicas y realizar pruebas de cultivo de hongos inicialmente. Si la infección y la inflamación persisten a pesar del tratamiento antimicrobiano agresivo, se debe considerar la administración de agentes antifúngicos empíricos como el itraconazol.
Declaración de disponibilidad de datos
Las contribuciones originales presentadas en el estudio se incluyen en el artículo/material complementario, las consultas posteriores pueden dirigirse al autor correspondiente.
Declaración ética
No se requirió aprobación ética para los estudios con animales de acuerdo con la legislación local y los requisitos institucionales, ya que todos los consentimientos necesarios para el tratamiento médico y la inclusión de los datos del paciente en el informe se obtuvieron del propietario o tutor legal del animal. Como tal, el estudio no involucró procedimientos experimentales o intervenciones de investigación más allá de la atención veterinaria estándar, y el bienestar y la privacidad del paciente se protegieron adecuadamente a través de procedimientos de consentimiento informado. Se obtuvo el consentimiento informado por escrito de los propietarios para la participación de sus animales en este estudio. Se obtuvo el consentimiento informado por escrito de los propietarios de los animales para la publicación de este informe de caso.
Contribuciones de los autores
Y-JG: Curación de datos, Investigación, Redacción – borrador original. H-JH: Metodología, Supervisión, Redacción – revisión y edición.
Financiación
El/los autor/es declara(n) que no se recibió apoyo financiero para la investigación, autoría y/o publicación de este artículo.
Conflicto de intereses
Los autores declaran que la investigación se llevó a cabo en ausencia de relaciones comerciales o financieras que pudieran interpretarse como un posible conflicto de intereses.
Nota del editor
Todas las afirmaciones expresadas en este artículo son únicamente las de los autores y no representan necesariamente las de sus organizaciones afiliadas, ni las del editor, los editores y los revisores. Cualquier producto que pueda ser evaluado en este artículo, o afirmación que pueda hacer su fabricante, no está garantizado ni respaldado por el editor.
Referencias
1. Sykes, JE, y Greene, CE. Enfermedades infecciosas del perro y del gato. Filadelfia: Saunders (2012).
2. Pappas, PG, Lionakis, MS, Arendrup, MC, Ostrosky-Zeichner, L, y Kullberg, BJ. Candidiasis invasiva. Cartillas Nat Rev Dis. (2018) 4:1–20. doi: 10.1038/nrdp.2018.26
3. Turner, S.A., y Butler, G. El complejo de especies patógenas de Candida. Cold Spring Harb Perspect Med. (2014) 4:A019778. doi: 10.1101/cshperspect.a019778
Resumen de PubMed | Texto completo de Crossref | Google Académico
4. Arya, NR, y Rafiq, NB. Candidiasis en: StatPearls. Candidiasis. Disponible en: https://www.ncbi.nlm.nih.gov/books/NBK560624 (consultado el 29 de mayo de 2023).
5. Rogers, CL, Gibson, C, Mitchell, SL, Keating, JH y Rozanski, EA. Candidiasis diseminada secundaria a peritonitis fúngica y bacteriana en un perro joven. J Vet Emerg Crit Care. (2009) 19:193–8. doi: 10.1111/j.1476-4431.2009.00405.x
6. Rodríguez, F, Fernández, A, Espinosa de los Monteros, A, Wohlsein, P, y Jensen, HE. Candidiasis aguda diseminada en un cachorro asociada a infección por parvovirus. Rec. Veterinario. (1998) 142:434–6. doi: 10.1136/vr.142.16.434
Resumen de PubMed | Texto completo de Crossref | Google Académico
7. Mueller, R, Bettenay, S, y Shipstone, M. Candidiasis cutánea en un perro causada por Candida guilliermondii. Rec. Veterinario. (2002) 150:728–30. doi: 10.1136/vr.150.23.728
Resumen de PubMed | Texto completo de Crossref | Google Académico
8. Pressler, BM, Vaden, SL, Lane, IF, Cowgill, LD y Dye, JA. Infecciones del tracto urinario por Candida spp. en 13 perros y siete gatos: factores predisponentes, tratamiento y resultado. J Am Anim Hosp Assoc. (2003) 39:263–70. doi: 10.5326/0390263
Resumen de PubMed | Texto completo de Crossref | Google Académico
9. Jin, Y y Lin, D. Infecciones fúngicas del tracto urinario en perros y gatos: un estudio retrospectivo (2001-2004). J Am Anim Hosp Assoc. (2005) 41:373–81. doi: 10.5326/0410373
10. Reagan, KL, Dear, JD, Kass, PH y Sykes, JE. Factores de riesgo para infecciones del tracto urinario por Candida en perros y gatos. J Veterinario Pasante Med. (2019) 33:648–53. doi: 10.1111/jvim.15444
Resumen de PubMed | Texto completo de Crossref | Google Académico
11. Ochiai, K, Valentine, BA, y Altschul, M. Candidiasis intestinal en un perro. Rec. Veterinario. (2000) 146:228–9. doi: 10.1136/vr.146.8.228
12. Ong, RKC, Raisis, AL, y Swindells, KL. Peritonitis por Candida albicans en un perro. J Vet Emerg Crit Care (San Antonio). (2010) 20:143–7. doi: 10.1111/j.1476-4431.2009.00481.x
Resumen de PubMed | Texto completo de Crossref | Google Académico
13. Bradford, K, Meinkoth, J, McKeirnen, K, y Love, B. Peritonitis por cándida en perros: reporte de 5 casos. Veterinario Clin Pathol. (2013) 42:227–33. doi: 10.1111/vcp.12047
Resumen de PubMed | Texto completo de Crossref | Google Académico
14. Levy, A, Harran, N, Hammer, M y Bennaim, M. Osteomielitis fúngica causada por Candida glabrata en un perro Groenendael. Rec Veterinario Rep. (2020) 8:E001329. doi: 10.1136/vetreccr-2020-001329
15. Bufalari, A, Maggio, C, Moretti, G, Crovace, A, Stefanetti, V, Straubinger, RK, et al. Manejo de la infección articular por Candida guilliermondii en un perro. Acta Vet Scand. (2015) 58:47. doi: 10.1186/s13028-016-0227-2
Resumen de PubMed | Texto completo de Crossref | Google Académico
16. Linek, J . Endoftalmitis micótica en un perro causada por Candida albicans. Veterinario Oftalmológico. (2004) 7:159–62. doi: 10.1111/j.1463-5224.2004.04015.x
Resumen de PubMed | Texto completo de Crossref | Google Académico
17. Chen, C, Su, CH y Lee, LW. Candidiasis sistémica por Candida albicans en un perro. Veterinario Dermatol. (2002) 13:211–29. doi: 10.1046/j.1365-3164.2002.00298_23.x
18. Heseltine, JC, Panciera, DL, y Saunders, GK. Candidiasis sistémica en un perro. J am vet med assoc. (2003) 223:821–4. doi: 10.2460/javma.2003.223.821
Resumen de PubMed | Texto completo de Crossref | Google Académico
19. Brown, MR, Thompson, CA, y Mohamed, FM. Candidiasis sistémica en un perro aparentemente inmunocompetente. J Vet Diagn Invertir. (2005) 17:272–6. doi: 10.1177/104063870501700312
Resumen de PubMed | Texto completo de Crossref | Google Académico
20. Di Bari, S, Gavaruzzi, F, De Meo, D, Cera, G, Raponi, G, Ceccarelli, G, et al. Osteomielitis por parapsilosis por cándida después de la mordedura de perro: informe de un caso y revisión de la literatura. J Mycol Med. (2022) 32:101208. doi: 10.1016/j.mycmed.2021.101208
Resumen de PubMed | Texto completo de Crossref | Google Académico
21. Spagnoli, AM, Monacelli, G, Rizzo, MI, Fallico, N y Scuderi, N. Trauma facial extenso causado por mordeduras de perro en una mujer que sufre de infección sistémica por Candida resistente al fluconazol. G Chir. (2011) 32:376–8.
23. Garber, G . Una visión general de las infecciones fúngicas. Drogas. (2001) 61:1–12. doi: 10.2165/00003495-200161001-00001
24. Abrahamian, FM, y Goldstein, EJC. Microbiología de las infecciones de heridas por mordeduras de animales. Clin Microbiol Rev. (2011) 24:231–46. doi: 10.1128/CMR.00041-10
Resumen de PubMed | Texto completo de Crossref | Google Académico
25. Esquivel, BD, Salcido, EMR, Schweiker, AM, Holder, BL, KuKanich, B, KuKanich, KS, et al. Diversidad fúngica y susceptibilidad a fármacos del micobioma oral de perros domésticos. Frente Vet Sci. (2023) 10:1281712. doi: 10.3389/fvets.2023.1281712
Resumen de PubMed | Texto completo de Crossref | Google Académico
26. Brunke, S, y Hube, B. Dos primos diferentes: Candida albicans y C. glabrata. Microbiol celular. (2013) 15:701–8. doi: 10.1111/cmi.12091
Resumen de PubMed | Texto completo de Crossref | Google Académico
27. Tati, SD, Davidow, P, McCall, A, Hwang-Wong, E, Rojas, IG, Cormack, B, et al. La unión de Candida glabrata a las hifas de Candida albicans permite su desarrollo en la candidiasis orofaríngea. PLoS Pathog. (2016) 12:e1005522. doi: 10.1371/journal.ppat.1005522
Resumen de PubMed | Texto completo de Crossref | Google Académico
28. Brunke, S, Seider, K, Fischer, D, Jacobsen, ID, Kasper, L, Jablonowski, N, et al. Un pequeño paso para una levadura: la microevolución dentro de los macrófagos hace que Candida glabrata sea hipervirulenta debido a una mutación puntual. PLoS Pathog. (2014) 10:e1004478. doi: 10.1371/journal.ppat.1004478
29. Arias, MVB, Padilha, FN, y Perugini, MRE. Cultivo de tejidos profundos y hemocultivo en perros con heridas y sepsis. Sujetadores Pseq Vet. (2017) 37:1483–90. doi: 10.1590/S0100-736X2017001200020
30. Soll, DR, Staebell, M, Langtimm, C, Pfaller, M, Hicks, J y Rao, TV. Múltiples cepas de Candida en el curso de una sola infección sistémica. J Clin Microbiol. (1988) 26:1448–59. doi: 10.1128/jcm.26.8.1448-1459.1988
Resumen de PubMed | Texto completo de Crossref | Google Académico
31. Soll, República Dominicana . El papel del cambio fenotípico en la biología básica y la patogénesis de Candida albicans. J Microbiol oral. (2014) 6:22993. doi: 10.3402/jom.v6.22993
Resumen de PubMed | Texto completo de Crossref | Google Académico
32. Oba, PM, Carroll, MQ, Alexander, C, Somrak, AJ, Keating, SCJ, Sage, AM, et al. Los masticables dentales modifican positivamente la microbiota oral de los perros adultos. J Anim Sci. (2021) 99:skab100. doi: 10.1093/jas/skab100
Resumen de PubMed | Texto completo de Crossref | Google Académico
33. Templeton, GB, Fefer, G, Case, BC, Roach, J, Azcarate-Peril, MA, Gruen, ME, et al. Análisis longitudinal del microbioma oral canino mediante secuenciación del genoma completo en perros de compañía envejecidos. Animales. (2023) 13:3846. doi: 10.3390/ani13243846
Resumen de PubMed | Texto completo de Crossref | Google Académico
34. Leelavathi, M, Siti Aishah, MA, Wong, YP y Jamil, A. Mal manejo de la herida por mordedura de gato: lecciones para aprender. Clin Ter. (2013) 164:225–7. doi: 10.7417/CT.2013.1553
Resumen de PubMed | Texto completo de Crossref | Google Académico
35. Cummings, P . Antibióticos para prevenir la infección en pacientes con heridas por mordedura de perro: un metanálisis de ensayos aleatorizados. Ann Emerg Med. (1994) 23:535–40. doi: 10.1016/s0196-0644(94)70073-7
Resumen de PubMed | Texto completo de Crossref | Google Académico
36. Kalnins, NJ, Gibson, JS, Stewart, AJ, Croton, C, Purcell, SL, Rajapaksha, B, et al. Antimicrobianos en heridas por mordeduras de perro a perro: un estudio retrospectivo de 1526 eventos de mordeduras de perro (1999-2019). J Veterinario Pasante Med. (2022) 36:2028–41. doi: 10.1111/jvim.16574
Resumen de PubMed | Texto completo de Crossref | Google Académico
37. Shamir, MH, Leisner, S, Klement, E, Gonen, E, y Johnston, DE. Heridas por mordedura de perro en perros y gatos: un estudio retrospectivo de 196 casos. J Vet Med Ser A. (2002) 49:107–12. doi: 10.1046/j.1439-0442.2002.jv416.x
Resumen de PubMed | Texto completo de Crossref | Google Académico
38. Morris, AJ, Byrne, TC, Madden, JF y Reller, LB. Duración de la incubación de cultivos fúngicos. J Clin Microbiol. (1996) 34:1583–5. doi: 10.1128/jcm.34.6.1583-1585.1996
Resumen de PubMed | Texto completo de Crossref | Google Académico
39. Pappas, PG, Kauffman, CA, Andes, DR, Clancy, CJ, Marr, KA, Ostrosky-Zeichner, L, et al. Guía de práctica clínica para el manejo de la candidiasis: actualización de 2016 de la Sociedad Americana de Enfermedades Infecciosas. Clin Infect Dis. (2016) 62:e1-e50. doi: 10.1093/cid/civ933
Resumen de PubMed | Texto completo de Crossref | Google Académico
40. Rex, JH, Bennett, JE, Sugar, AM, Pappas, PG, van der Horst, CM, Edwards, JE, et al. Ensayo aleatorizado en el que se comparó fluconazol con anfotericina B para el tratamiento de la candidemia en pacientes sin neutropenia. Grupo de estudio de la candidemia y el Instituto Nacional. N Engl J Med. (1994) 331:1325–30. DOI: 10.1056/NEJM199411173312001
Resumen de PubMed | Texto completo de Crossref | Google Académico
41. Bellmann, R, y Smuszkiewicz, P. Farmacocinética de los fármacos antifúngicos: implicaciones prácticas para el tratamiento optimizado de los pacientes. Infección. (2017) 45:737–79. doi: 10.1007/s15010-017-1042-z
Resumen de PubMed | Texto completo de Crossref | Google Académico
42. Vacheva-Dobrevski, R, Kovachev, S, Nacheva, A, Stoev, S y Vasilev, N. Estudio comparativo de la terapia con itraconazol y fluconazol en la candidosis vaginal. Akush Ginekol. (2004) 43:20–3.
43. Winston, DJ . Itraconazol vs. fluconazol para la profilaxis antimicótica en pacientes con trasplante alogénico de células madre. Clin Microbiol Infectar. (2006) 12:91–6. doi: 10.1111/J.1469-0691.2006.01610.X
44. Mazepa, AS, Trepanier, LA, y Foy, DS. Comparación retrospectiva de la eficacia de fluconazol o itraconazol para el tratamiento de la blastomicosis sistémica en perros. J Veterinario Pasante Med. (2011) 25:440–5. doi: 10.1111/j.1939-1676.2011.0710.x
Resumen de PubMed | Texto completo de Crossref | Google Académico
Palabras clave: agente antifúngico, itraconazol, herida por mordedura, Candida, candidiasis sistémica
Cita: Geum Y-J y Han H-J (2024) Reporte de caso: Una rara candidiasis sistémica secundaria como complicación de la herida por mordedura en un perro. Frente. Vet. Sci. 11:1418194. doi: 10.3389/fvets.2024.1418194
Recibido: 16 de abril de 2024; Aceptado: 26 de septiembre de 2024;
Publicado: 23 de octubre de 2024.
Editado por:
Selwyn Arlington Headley, Universidad Estatal de Londrina, Brasil
Revisado por:
Piera Anna Martino, Universidad de Milán, Italia
Dominik Łagowski, Universidad de Ciencias de la Vida de Poznan, Polonia
Derechos de autor © 2024 Geum y Han. Este es un artículo de acceso abierto distribuido bajo los términos de la Licencia Creative Commons Attribution License (CC BY).
*Correspondencia: Hyun-Jung Han, ab1234@konkuk.ac.kr
Renuncia: Todas las afirmaciones expresadas en este artículo son únicamente las de los autores y no representan necesariamente a las de sus organizaciones afiliadas, o las del editor, de los editores y de los revisores. Cualquier producto que puede ser evaluada en este artículo o afirmación que puede ser hecha por su El fabricante no está garantizado ni respaldado por el editor.
Date de alta y recibe nuestro 👉🏼 Diario Digital AXÓN INFORMAVET ONE HEALTH
Date de alta y recibe nuestro 👉🏼 Boletín Digital de Foro Agro Ganadero
Noticias animales de compañía
Noticias animales de producción
Trabajos técnicos animales de producción
Trabajos técnicos animales de compañía