Las 5 causas principales de lesiones cutáneas no blanqueadoras
- Las lesiones cutáneas irregulares, eritemáticas a violáceas se encuentran comúnmente en pacientes veterinarios. La diáscopia es una prueba rápida y eficiente que puede ayudar a determinar si las lesiones son el resultado de la vasodilatación secundaria a la inflamación o si están asociadas con un proceso clínicamente más preocupante.
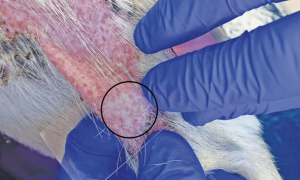
En la diascopia, se coloca un portaobjetos de vidrio transparente sobre una lesión eritemática y se aplica presión mientras se tiene cuidado de no dañar al paciente o romper el portaobjetos. Un resultado positivo de la diascopía ocurre cuando la presión aplicada produce el blanqueamiento de la piel (Figura 1), como se ve en los casos de eritema secundario a la vasodilatación vascular simple. Un resultado negativo de la diascopía ocurre cuando la presión aplicada no produce blanqueamiento de la piel.
A continuación se presentan 5 de las causas más comunes del autor de lesiones cutáneas que no palidecen.

1- Reacciones cutáneas adversas a medicamentos
Las reacciones adversas cutáneas a los medicamentos pueden ser el resultado de la administración de medicamentos. Las sustancias comúnmente implicadas incluyen antimicrobianos (p. Ej., Lactamas β, sulfonamidas), AINE (Figura 2) y antiparasitarios.1 Las reacciones a los medicamentos pueden aparecer como cualquier afección dermatológica, con lesiones que se focalizan a generalizadas. Los patrones típicos de la lesión incluyen angioedema urticarial, erupciones maculopapulares, reacciones vesiculobulosas, nódulos, eritrodermia exfoliativa, lesiones purpúricas, lesiones similares a pénfigo, eritema multiforme, vasculitis y necrólisis epidérmica tóxica. el fármaco ofensivo, pero también puede aparecer más rápidamente (por ejemplo, en cuestión de días), después de un solo tratamiento, después de años de uso o días después de que se haya suspendido el medicamento
Debido a que las reacciones cutáneas adversas a los medicamentos pueden superponerse con muchas afecciones dermatológicas, el diagnóstico se basa principalmente en la sospecha del historial del paciente, el examen físico y la eliminación de otros diferenciales. Ninguna patología clínica particular o resultados de histopatología pueden indicar específicamente una reacción cutánea adversa al fármaco. El diagnóstico definitivo generalmente requiere pruebas de provocación farmacológica (es decir, readministración del presunto agente infractor), pero esto se considera poco ético en muchos casos debido a la gravedad y la naturaleza potencialmente mortal de la enfermedad.
El tratamiento consiste en cuidados de apoyo, terapia inmunomoduladora (p. Ej., Glucocorticoides, ciclosporina), la interrupción de todos los posibles fármacos ofensivos o nutracéuticos, y la evitación de fármacos relacionados químicamente. En casos refractarios raros, otras terapias inmunomoduladoras como la inmunoglobulina intravenosa pueden ser efectivas.2
1 Comment
Add comment
Lo siento, debes estar conectado para publicar un comentario.

Las lesiones como habones en que porcentaje se pueden presentar en reacciones a medicamentos y productos alimenticios. Considerando q muchas veces se aplican antibióticos sin efectuar un cultivo previo, asimismo muchos productos alimenticios tiene alto contenido de cereales.