Los 5 mecanismos principales de eventos adversos de medicamentos en la unidad de cuidados intensivos
- Las interacciones farmacológicas pueden ocurrir en el entorno veterinario y pueden tener consecuencias negativas para el paciente. Una interacción farmacológica se refiere a una reacción entre una o más drogas que altera el efecto o afecta las propiedades de una o ambas drogas.
Las interacciones farmacológicas pueden ocurrir durante o después de la administración y pueden ser sinérgicas, antagónicas o aditivas. Las interacciones entre drogas incompatibles son siempre antagónicas. Las interacciones antagonistas provocan una disminución de la efectividad del fármaco cuando un fármaco altera la absorción, distribución, metabolismo o excreción de otro o cuando la interacción causa un efecto farmacodinámico directo 1 que perjudica al paciente. Un evento farmacológico adverso (ADE) se refiere a una lesión del paciente relacionada con una intervención médica que involucra un medicamento.
Los pacientes críticos tienen un mayor riesgo de ADEs porque a menudo reciben múltiples medicamentos al mismo tiempo y tienen enfermedades graves que pueden exacerbarse con la administración de estos medicamentos. Se desconoce la frecuencia y la gravedad de las interacciones farmacológicas en las unidades de cuidados intensivos veterinarios (UCI), ya que no se han establecido mecanismos de notificación estándar. Los informes en medicina humana varían sustancialmente: del 8,5% al 15% (por cada 100 ingresos) de los pacientes ingresados en una UCI pueden tener un ADE, 2,4 con hasta el 54% de los pacientes que tienen una posible interacción fármaco-fármaco.5 Los eventos adversos tienen se ha asociado con una estadía en la UCI más costosa y prolongada2,4. La mayoría de los ADE en humanos se consideraron significativos o graves, y un porcentaje menor fue potencialmente mortal o mortal3,6. Uso extra-etiquetado de medicamentos, una práctica común en medicina veterinaria, se ha informado que aumenta ADEs en UCI.7 El personal veterinario debe ser diligente en la revisión de todos los medicamentos recetados a un paciente, incluida la revisión de la dosis de cada medicamento, los posibles efectos adversos y las interacciones conocidas y potenciales con otros medicamentos.1,8
Las interacciones farmacológicas se presentan en muchas formas, que incluyen:
- Incompatibilidades de medicamentos administrados al mismo tiempo al mismo paciente.
- Ineficacia de un solo medicamento cuando está presente un determinado portador o entorno (p. Ej., Acidez gástrica)
- Errores de dosificación que se mueven fuera de la dosis terapéutica (probablemente la más frecuente) 9-11
- Medicamentos o ciertos procesos de enfermedades que alteran la absorción, distribución, metabolismo o excreción de un medicamento.
- Interacciones farmacodinámicas directas
- Efectos adversos1
Este artículo presenta los 5 mecanismos potenciales principales de ADEs del autor en la UCI.
Incompatibilidad
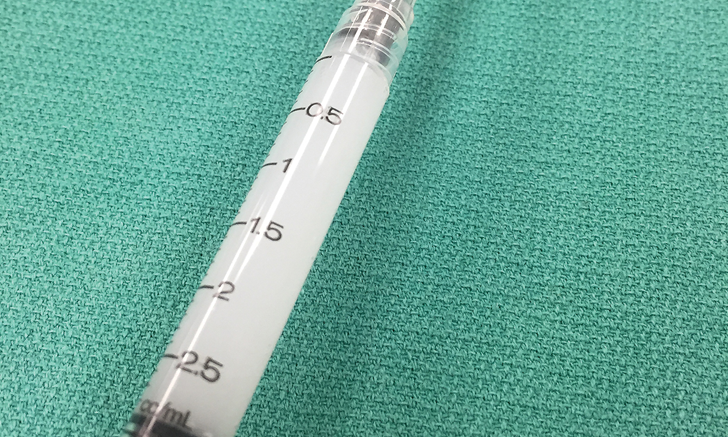
Muchas drogas son químicamente incompatibles, a menudo debido al pH o moléculas transportadoras en la formulación de la droga. Por ejemplo, el diazepam no es compatible con muchos medicamentos debido al portador de propilenglicol, la enrofloxacina puede tener una disponibilidad disminuida cuando se administra con soluciones que contienen catión divalente (calcio o magnesio) y las formas inyectables de butorfanol y furosemida, ambas administradas a menudo a los pacientes. se presenta con dificultad respiratoria por insuficiencia cardíaca congestiva; puede formar un precipitado si se administran juntas.
El butorfanol (para sedación) y la furosemida (un potente diurético de asa) son opciones de tratamiento inicial comunes para pacientes con insuficiencia cardíaca congestiva aguda. Ambos medicamentos inyectables se pueden administrar por vía intravenosa o intramuscular, pero no se pueden combinar. La furosemida es un producto tamponado ligeramente alcalino y no debe mezclarse con soluciones que tengan un pH inferior a 5,5; El pH del butorfanol varía de un fabricante a otro, pero puede estar entre 3.0 y 5.5.8,12,13. Cuando se permite que estos medicamentos interactúen por combinación en una jeringa o una línea IV, se puede formar un precipitado turbio (Figura 1, arriba). Este precipitado puede dañar el tejido u ocluir un vaso, particularmente en la vasculatura cerebral y pulmonar, que puede poner en peligro la vida, y uno o ambos medicamentos pueden ser ineficaces. Para evitar esta interacción, la compatibilidad de los medicamentos siempre debe determinarse antes de la combinación (en una jeringa) o la administración conjunta de medicamentos en cualquier línea de fluido; Además, la línea de fluido debe enjuagarse a fondo con una solución compatible entre la administración de cada medicamento.
Mecanismos relacionados de acción y efecto aditivo
Los pacientes críticos son susceptibles a la ulceración gastrointestinal (Figura 2) debido a muchos factores, incluyendo enfermedad gastrointestinal primaria o secundaria, cirugía, hipoperfusión y ventilación mecánica. Estos pacientes a menudo también requieren corticosteroides o AINE debido a inflamación, dolor y enfermedad suprarrenal o mediada por el sistema inmune. La ulceración puede provocar disfunción gastrointestinal, hemorragia y / o perforación.
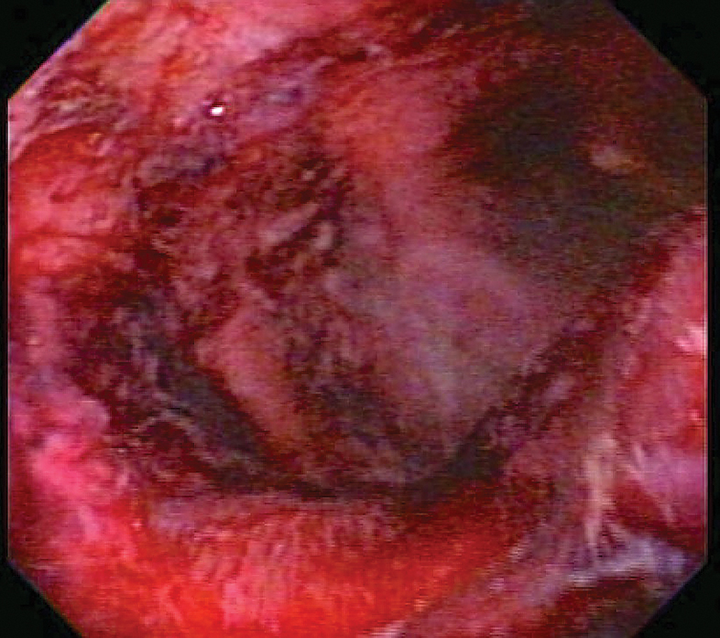
Los corticosteroides y los AINE generalmente no deben usarse juntos, ya que sus acciones combinadas pueden causar úlceras gastrointestinales graves. Los corticosteroides ejercen su efecto antiinflamatorio en parte a través de la inhibición de varias enzimas en la cascada del ácido araquidónico (por ejemplo, fosfolipasa A2, ciclooxigenasa); Los AINE también inhiben las ciclooxigenasas.14 La cascada de ácido araquidónico es importante para mantener la mucosa gastrointestinal y la perfusión renal normales. La inhibición de la producción de prostaglandinas da como resultado un flujo sanguíneo gastrointestinal deficiente y una función de barrera mucosa deficiente, exponiendo la mucosa al bajo pH del ácido gástrico y provocando el desarrollo (y la cicatrización deficiente) de las úlceras gástricas e intestinales.15,16
Cuando un paciente requiere un cambio en la medicación antiinflamatoria, se debe observar un período de «lavado» entre medicamentos. El período de lavado ideal no se ha establecido para todas las drogas, pero se ha sugerido anecdóticamente un período de 4 a 5 vidas medias de la droga individual (que resulta en un marco de tiempo de 3-5 días para muchas drogas). no es posible un período de lavado, a un paciente se le ha administrado inadvertidamente más de un medicamento antiinflamatorio, se sospecha una sobredosis o se sabe o se sospecha que un paciente tiene ulceración gastrointestinal, se deben iniciar medicamentos gastroprotectores y se debe iniciar el medicamento antiinflamatorio debe ser descontinuado, si es posible. Los medicamentos que pueden tratar o prevenir la formación de úlceras gástricas incluyen antagonistas del receptor H2, inhibidores de la bomba de protones, sucralfato o análogos de la prostaglandina.20 Aunque los inhibidores de la bomba de protones son más efectivos como reductores ácidos que los antagonistas del receptor H2, su inicio de acción puede ser prolongado.
Inhibición de la absorción
La ulceración gastrointestinal es común en pacientes críticos y puede causar pérdida de proteínas y sangre, falta de apetito, dolor, mala nutrición, vómitos y sepsis. El sucralfato es un complejo de sacarosa-sulfato-aluminio que en el ambiente ácido del estómago se convierte en una pasta para proporcionar una barrera física sobre una úlcera. Adsorbe pepsina y ácidos biliares, previene la difusión de iones de hidrógeno en la mucosa gástrica y puede estimular la producción de prostaglandina E21, todo lo cual promueve un ambiente para la curación de las úlceras gastrointestinales.
El sucralfato interfiere con la absorción de muchos medicamentos, como antibióticos y antimicóticos.22-24 Debido a que tiene el potencial de disminuir la absorción y la efectividad de otros medicamentos administrados por vía oral, 21,25-27 debe administrarse sucralfato al menos 2 horas antes o después de otros medicamentos orales. Esta separación ha resultado en una mejor absorción de algunas drogas; sin embargo, no se han determinado los plazos ideales para todas las drogas.
Efectos secundarios neurológicos

Muchos pacientes de la UCI pueden tener una enfermedad neurológica primaria existente o una afección que afecta de manera secundaria al sistema neurológico (p. Ej., Hipoglucemia, hipocalemia, hipernatremia). Además, los pacientes de la UCI suelen estar expuestos a una variedad de medicamentos que pueden afectar el sistema neurológico, como analgésicos (p. Ej., Opioides, tramadol), medicamentos procinéticos (p. Ej., Metoclopramida), antibióticos (p. Ej., Metronidazol) y sedantes (p. Ej. , acepromacina, trazodona, benzodiacepinas, agonistas α2).
La trazodona y el tramadol son fármacos de uso común para los cuales el uso ha aumentado sustancialmente en los últimos años. La trazodona es un antagonista de la serotonina e inhibidor de la recaptación y tiene varios mecanismos de acción reportados.28 Cuando se combinan, estos medicamentos pueden causar el síndrome de serotonina (Figura 3), una condición caracterizada por signos gastrointestinales (p. Ej., Vómitos, diarrea), signos cardiorrespiratorios (p. Ej., disnea, arritmias) y signos neurológicos (p. ej., convulsiones, hipertermia, hiperestesia, depresión, vocalización, ataxia, coma). Aunque el síndrome de serotonina no se ha informado con la administración conjunta de trazodona y tramadol en animales, se ha observado en humanos cuando tanto la trazodona como el tramadol se usan en combinación con opioides y otros inhibidores de la recaptación de serotonina y norepinefrina, ocasionalmente con consecuencias letales29-31.
Cualquier medicamento con un mecanismo de acción similar debe prescribirse junto con precaución; Si se observan efectos adversos, ambos medicamentos deben suspenderse e iniciarse una atención de apoyo adecuada.
Efectos sobre el potasio
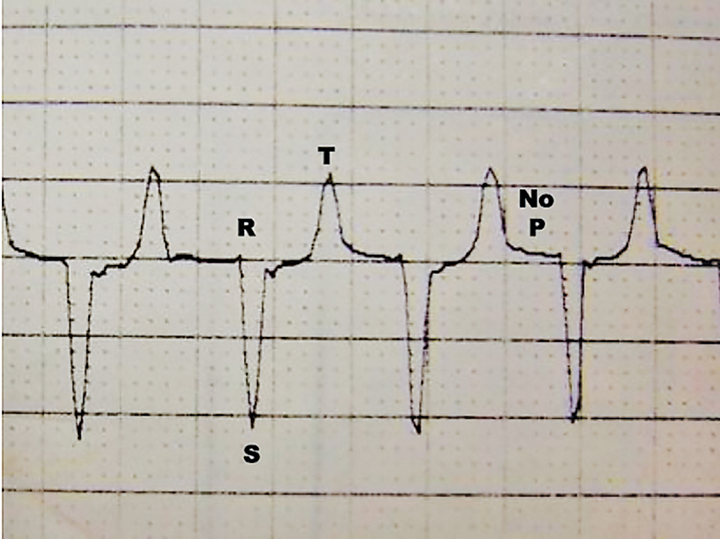
Los pacientes de la UCI a menudo requieren tratamiento para afecciones que afectan la concentración de potasio en suero, incluidas enfermedades del tracto urinario, toxicidades, diabetes, enfermedad de las glándulas suprarrenales, derrames abdominales y deficiencias nutricionales. La concentración de potasio debe controlarse de cerca en estos pacientes, ya que la hipercalemia severa puede conducir a una función cardíaca alterada y la muerte (Figura 4), y la hipocalemia severa puede causar debilidad muscular, función gastrointestinal deficiente, hipoventilación y muerte.
Muchas drogas pueden alterar los niveles de potasio y exacerbar muchas de estas afecciones. La hipercalemia puede ocurrir después de la administración de fluidos que contienen potasio, suplementos de potasio (p. Ej., Cloruro de potasio, fosfato de potasio, acetato de potasio), AINE, inhibidores de la ECA y espironolactona. La hipopotasemia puede ocurrir después de la administración de líquidos intravenosos, insulina, bicarbonato de sodio, dextrosa, diuréticos y agonistas β (p. Ej., Epinefrina, terbutalina). Cualquier paciente que esté hospitalizado y reciba alguno de estos medicamentos, particularmente si alguna de las condiciones señaladas en este artículo está presente, debe controlar de cerca la concentración de potasio sérico y corregirla si es necesario.
ADE = evento adverso del fármaco, UCI = unidad de cuidados intensivos
Referencias
- Boothe DM. Drug selection and dosing regimens. In: Kirby R, Linklater A, eds. Monitoring and Intervention for the Critically Ill Small Animal: The Rule of 20. Ames, IA: Wiley Blackwell; 2017:319-332.
- Ohta Y, Sakuma M, Koike K, Bates DW, Morimoto T. Influence of adverse drug events on morbidity and mortality in intensive care units: the JADE study. Int J Qual Health Care. 2014;26(6):573-578.
- Aljadhey H, Mahmoud MA, Mayet A, et al. Incidence of adverse drug events in an academic hospital: a prospective cohort study. Int J Qual Heath Care. 2013;25(6):648-655.
- Du W, Tutag Lehr V, Caverly M, Kelm L, Reeves J, Lieh-Lai M. Incidence and costs of adverse drug reactions in a tertiary care pediatric intensive care unit. J Clin Pharmacol. 2013;53(5):567-573.
- Uijtendaal EV, van Harssel LL, Hugenholtz GW, et al. Analysis of potential drug-drug interactions in medical intensive care unit patients. Pharmacotherapy. 2014;34(3):213-219.
- Aljadhey H, Mahmoud MA, Ahmed Y, et al. Incidence of adverse drug events in public and private hospitals in Riyadh, Saudi Arabia: the (ADESA) prospective cohort study. BMJ Open. 2016;6(7):e010831.
- Smithburger PL, Buckley MS, Culver MA, et al. A multicenter evaluation of off-label medication use and associated adverse drug reactions in adult medical ICUs. Crit Care Med. 2015;43(8):1612-1621.
- Vallerand AH, Sanoski CA. Davis’s Canadian Drug Guide for Nurses. 14th ed. Philadelphia, PA: F.A. Davis Company; 2015:250.
- Shehata ZH, Sabri NA, Elmelegy AA. Descriptive analysis of medication errors reported to the Egyptian national online reporting system during six months. J Am Med Inform Assoc. 2016;23(2):366-374.
- Horri J, Cransac A, Quantin C. Frequency of dosage prescribing medication errors associated with manual prescriptions for very preterm infants. J Clin Pharm Ther. 2014;39(6):637-641.
- Wahr JA, Shore AD, Harris LH. Comparison of intensive care unit medication errors reported to the United States’ MedMarx and the United Kingdom’s National Reporting and Learning System: a cross-sectional study. Am J Med Qual. 2014;29(1):61-69.
- Butorphanol tartrate [package insert]. Lake Forest, IL. Hospira, Inc; 2016.
- Salix [package insert]. Madison, NJ. Intervet/Merck Animal Health; 2011.
- Kauffman GL Jr. The role of prostaglandins in the regulation of gastric mucosal blood flow. Prostaglandins. 1981;21 Suppl:33-38.
- Narita T, Sato R, Motoishi K, Tani K, Naito Y, Hara S. The interaction between orally administered non-steroidal anti-inflammatory drugs and prednisolone in healthy dogs. J Vet Med Sci. 2007;69(4):353-363.
- Boothe DM, Maley KA. Glucocorticoids and mineralocorticoids. In: Boothe DM, ed. Small Animal Clinical Pharmacology and Therapeutics. 2nd ed. St. Louis, MO: Elsevier Saunders; 2012:1119-1146.
- Dowling P. Corticosteroid and nonsteroidal antiinflammatory drug interactions. Clinician’s Brief. 2011;9(3):89-92.
American Animal Hospital Association. Nine ways to minimize the risk of nonsteroidal anti-inflammatory drugs. 2015 Pain AAHA/AAFP Management Guidelines for - Dogs and Cats. https://www.aaha.org/professional/resources/pain_management_nine_ways_minimize_nsaids_risk.aspx#gsc.tab=0. Published 2015. Accessed June 19, 2018.
- Schmitt M, Guentert TW. Biopharmaceutical evaluation of carprofen following single intravenous, oral, and rectal doses in dogs. Biopharm Drug Dispos. 1990;11(7):585-594.
- Wallace JL. Prostaglandins, NSAIDs, and gastric mucosa protection: why doesn’t the stomach digest itself? Physiol Rev. 2008;88(4):1547-1565.
- Boothe DM. Gastrointestinal pharmacology. In: Boothe DM, ed. Small Animal Clinical Pharmacology and Therapeutics. 2nd ed. St. Louis, MO: Elsevier Saunders; 2012:699.
- KuKanich K, KuKanich B, Guess S, Heinrich E. Effect of sucralfate on the relative bioavailability of enrofloxacin and ciprofloxacin in healthy fed dogs. J Vet Intern Med. 2016;30(1):108-115.
- Lehto P, Kivistö KT. Effect of sucralfate on absorption of norfloxacin and ofloxacin. Antimicrob Agents Chemother. 1994;38(2):248-251.
Carver PL, Berardi RR, Knapp MJ, et al. In vivo interaction of ketoconazole and sucralfate in healthy volunteers. Antimicrob Agents Chemother. 1994;38(2):326-329. - Sulochana SP, Syed M, Chandrasekar DV, Mullangi R, Srinivas NR. Clinical drug-drug pharmacokinetic interaction potential of sucralfate with other drugs. Eur J Drug
- Metab Pharmacokinet. 2016;41(5):469-503.
- KuKanich K, KuKanich B. The effect of sucralfate tablets vs suspension on oral doxycyclineabsorption in dogs. J Vet Pharmacol Ther. 2015;38(2):169-173.
- KuKanich K, KuKanich B, Harris A, Heinrich E. Effect of sucralfate on oral minocyclineabsorption in healthy dogs. J Vet Pharmacol Ther. 2014;37(5):451-456.
- Gruen ME, Roe SC, Griffith E, Hamilton A, Sherman BL. Use of trazodone to facilitate postsurgical confinement in dogs. J Am Vet Med Assoc. 2014;245(3):296-301.
- Ripple MG, Pestaner JP, Levine BS, Smialek JE. Lethal combination of tramadol and multiple drugs affecting serotonin. Am J Forensic Med Pathol. 2000;21(4):370-374.
- Nayyar N. Serotonin syndrome associated with sertraline, trazodone and tramadol abuse. Indian J Psychiatry. 2009;51(1):68.
- Falls BA, Gurrera RJ. Serotonin syndrome in a patient on tramadol, bupropion, trazodone and oxycodone. Psychosomatics. 2014;55(3): 305-309.
Autor
Andrew Linklater, DVM, DACVECC, Lakeshore Veterinary Specialists, Glendale, Wisconsin
Fuente: https://www.cliniciansbrief.com
