Toxicología en animales de compañía
Existen numerosos peligros toxicológicos potenciales dentro y alrededor del hogar, que incluyen plantas, productos químicos domésticos, medicamentos, bricolaje y productos de jardinería, animales venenosos y pesticidas.
Cuando se presenta con un animal con una exposición potencialmente tóxica, es esencial un tratamiento adecuado y rápido, cuando sea necesario, incluida la estabilización y la descontaminación.
Toma de la historia
La estabilización de un animal en estado crítico es una prioridad, con un enfoque en los sistemas respiratorio, neurológico y cardiovascular. A partir de entonces, es importante establecer a qué se ha expuesto, o podría haber estado, el animal (Panel 1).
Es importante determinar tantos detalles de la exposición como sea posible, incluido el tiempo desde que ocurrió, y estimar la cantidad involucrada. Esto puede incluir:
- cuestionando al dueño
- examen del embalaje o material que el propietario ha traído
- contando las tabletas restantes, en el caso de medicamentos
- medir el volumen restante en una botella de producto
- mirar a través del vómito en busca de evidencia (Figura 1)
Evaluación de riesgos
Una vez establecido lo que el animal ha estado expuesto (cuando sea posible), es necesario determinar si el animal está en riesgo de desarrollar efectos tóxicos.
La sustancia puede ser una causa común de intoxicación potencial en animales, como el chocolate, y es posible que tenga experiencia en el tratamiento de tales casos; pero donde la sustancia es menos familiar, parte de la evaluación de riesgos puede requerir la búsqueda de asesoramiento especializado de un centro de venenos veterinarios.
Los centros de envenenamiento pueden proporcionar información sobre posibles signos clínicos, incluido el tiempo de aparición y duración, tratamientos específicos y pronóstico.
Esta información será útil cuando se discuta el plan de tratamiento con el propietario, incluida la necesidad de admisión y los costos estimados. También puede brindar tranquilidad en los casos en que los efectos tóxicos sean mínimos y no se requiera tratamiento.
Es recomendable llamar por teléfono a un centro de toxicología antes de comenzar el tratamiento, para establecer el plan correcto (Panel 2). El asesoramiento se adapta a cada caso y puede ser útil para prevenir el sobretratamiento (por ejemplo, inducir la emesis para una dosis no tóxica de un medicamento), prevenir el tratamiento incorrecto (como administrar un emético cuando está contraindicado o es probable que sea demasiado tarde) ser efectivo) y, lo más importante, garantizar que cualquier tratamiento requerido sea rápido, apropiado y oportuno.
Los centros de envenenamiento también podrán ayudar con diagnósticos diferenciales en casos de envenenamiento desconocido, pero posible.
Los médicos también pueden tener que lidiar con las percepciones del propietario del «veneno» involucrado y lo que sea que haya leído en Internet, lo que, en algunos casos, es engañoso. Buscar asesoramiento de una fuente autorizada puede ayudar a aliviar las preocupaciones de un propietario en tales casos.
Los centros de envenenamiento también desempeñan un papel en la vigilancia de toxico y recopilan datos de casos, incluso si no se requiere asesoramiento. La toxicovigilancia es particularmente importante para nuevos medicamentos o productos, donde la información sobre sobredosis o efectos tóxicos es probable que sea limitada, y para casos de envenenamiento en especies menos comunes, como pequeños furries y exóticos.
Los datos de casos son esenciales para que los centros de envenenamiento resalten los riesgos potenciales con algunos medicamentos o productos, establezcan dosis tóxicas y refinen las pautas y recomendaciones de tratamiento.
Descontaminación
Una vez que se han establecido los detalles de la historia y la exposición, la evaluación del riesgo puede indicar la necesidad de descontaminación.
La descontaminación gastrointestinal es el método de descontaminación más común utilizado, y generalmente incluye la evacuación gástrica (emesis o lavado gástrico) y la administración de un adsorbente.
En la mayoría de los casos, vaciar el estómago solo vale la pena si la ingestión fue reciente (dentro de una o dos horas), ya que el material ingerido todavía estará en el estómago y la toxina no se habrá absorbido. Sin embargo, este no es siempre el caso y algunas sustancias pueden permanecer en el estómago por más tiempo (como las pasas y las sultanas).
La forma física de la sustancia ingerida (tabletas grandes o una solución, por ejemplo) también influirá en las tasas de absorción y el tiempo que el material ingerido permanece disponible en el estómago.
También es importante tener en cuenta la naturaleza química: algunas sustancias se digieren lentamente, pero otras (como el alcohol) se absorben directamente del estómago.
Emesis
La emesis es el método más común para vaciar el estómago, pero la eficacia disminuye cuanto más tiempo transcurre entre la ingestión y la emesis.
La emesis no siempre es adecuada y depende de la sustancia ingerida y del estado clínico del animal (Panel 1).
Si el animal está muy somnoliento, tiene una convulsión o no puede proteger sus vías respiratorias, la inducción de emesis puede conducir a la aspiración del contenido del estómago.
Se pueden usar varias sustancias para la inducción de la emesis. La apomorfina se usa comúnmente en perros y el vómito generalmente ocurre a los pocos minutos de la administración.
La inducción de emesis puede ser ineficaz en algunos casos porque la sustancia ingerida tiene una acción antiemética (por ejemplo, cannabis).
La inducción de emesis en gatos puede ser un desafío y la apomorfina generalmente no se usa porque generalmente es ineficaz. Los agonistas adrenérgicos alfa-2 (como xilacina, medetomidina y dexmedetomidina) pueden usarse en gatos (Thawley y Drobatz, 2015; Willey et al, 2016), ya que el vómito es un efecto adverso y, por lo tanto, poco confiable de estos medicamentos.
La sedación es común, pero se puede revertir con atipamezol.
Los cristales de carbonato de sodio (bicarbonato de sodio) son un emético efectivo en perros y gatos; sin embargo, la administración puede ser un problema, ya que el bicarbonato de sodio ahora está más comúnmente disponible como polvo que como cristales, y su uso puede causar efectos secundarios gastrointestinales y respiratorios severos (Watson e Indrawirawan, 2019).
Algunos veterinarios eligen agregar agua al polvo para hacer una pasta espesa y colocar una pequeña cantidad en la parte posterior de la lengua, lo que puede ayudar a minimizar las complicaciones.
El peróxido de hidrógeno al tres por ciento a veces se usa como emético en perros, pero puede causar daño tisular local, con hematemesis y gastritis en perros (Niedzwecki et al, 2017) y gatos (Obr et al, 2017). En consecuencia, no es un tratamiento recomendado y se debe advertir a los propietarios que no intenten auto tratar a sus perros en casa utilizando este método.
En el pasado se han utilizado varias sustancias como eméticos, pero son obsoletas y potencialmente peligrosas (Panel 3).
Lavado gástrico
El lavado gástrico es otro método de descontaminación gástrica. Solo recuperará material del estómago y generalmente se usa en casos potencialmente graves de envenenamiento, particularmente cuando hay signos de aparición rápida y la emesis está contraindicada (por ejemplo, envenenamiento por metaldehído).
Adsorbentes
El adsorbente más utilizado es el carbón activado. Se une a muchas toxinas y reduce aún más la absorción gastrointestinal.

El carbón activado es un material finamente en polvo que ha sido tratado para darle una gran área de superficie, que es capaz de unir una variedad de drogas y productos químicos. El carbón vegetal no se absorbe ni metaboliza sistémicamente, sino que pasa a través del intestino.
El carbón activado se administra como una dosis única o en dosis repetidas, dependiendo de la toxina involucrada, y se administra después de emesis o lavado gástrico.
El momento de la administración es importante, ya que la eficacia disminuye cuanto más largo sea el período entre la ingestión y la administración. Una dosis única es más útil cuando la sustancia ingerida todavía está en el estómago, y en la mayoría de los casos de intoxicación, esto es todo lo que se requiere.
La administración de dosis repetidas de carbón activado es particularmente importante cuando el agente se recircula enterohepáticamente (como la teobromina en el chocolate), ya que puede interrumpir el reciclaje enterohepático y / o promover la exsorción del fármaco desde la circulación sistémica hacia la luz intestinal (Pond, 1986; McLuckie et al. al, 1990).
Tenga en cuenta que el carbón activado no une todo y no se recomienda / vale la pena para una serie de sustancias (Panel 4).
La administración de carbón activado no está exenta de riesgos. Si se aspira, puede causar complicaciones respiratorias (Caudill et al, 2019). También mancha las heces de negro y ralentiza el tiempo de tránsito intestinal; por lo tanto, se puede considerar la administración conjunta de un laxante.
El carbón activado debe usarse con cuidado en pequeños furries por este motivo.
Se debe considerar el uso o el momento de la administración de carbón activado cuando se van a utilizar tratamientos orales, ya que el carbón también los absorberá y reducirá su eficacia. Se debe permitir un período de al menos dos horas entre la administración de carbón y la medicación oral.
Descontaminación dérmica
En la mayoría de los casos, el agua tibia y los detergentes suaves, por ejemplo, champú y detergente líquido, son adecuados para los contaminantes dérmicos (Figura 2). En pacientes pequeños, es importante controlar la temperatura corporal de cerca para asegurarse de que el animal no desarrolle hipotermia.
La contaminación con sustancias aceitosas y grasas, u otras sustancias que no son solubles en agua, pueden requerir detergentes desengrasantes más fuertes, como un limpiador de manos de uso intensivo. Es importante tener en cuenta que estos son más efectivos si se aplican al pelaje seco, ya que es soluble en agua. Después de la aplicación en el área afectada, el limpiador debe lavarse completamente, ya que contiene un solvente de petróleo.
Otras opciones para eliminar agentes pegajosos, como trampas de pegamento o papel para moscas, son el aceite vegetal, la margarina o la mantequilla (Bough, 2003; Wild, 2010). Después de la descontaminación, estas sustancias se pueden lavar, aunque la ingestión de una pequeña cantidad no es peligrosa.
Los disolventes, como el alcohol o el aguarrás, no se recomiendan para la descontaminación dérmica porque pueden propagar aún más el contaminante y pueden irritar la piel.
Si existe una fuerte contaminación, o grandes grupos de material adherido al pelaje, puede ser más práctico cortar el pelo descontaminado, particularmente en animales de pelo largo.
Las sustancias corrosivas, como los ácidos y, en particular, los álcalis, pueden causar graves daños a los tejidos. Los ácidos y los álcalis en la piel nunca deben neutralizarse: la reacción de neutralización emite calor y esto puede causar más daño tisular.
La exposición cutánea a álcalis fuertes, como el hidróxido de sodio y el hidróxido de potasio, requiere una descontaminación muy completa. Estas sustancias químicas pueden causar quemaduras profundas y penetrantes que a menudo son indoloras al principio, pero progresan en unas pocas horas.
Lavar el área contaminada solo eliminará el álcali de la superficie; por lo tanto, se requiere riego repetido.
Después de la descontaminación inicial, que debe continuar hasta que el pH de la piel sea neutral (se puede usar papel tornasol o una tira reactiva de orina), es importante esperar 15 minutos. Esto permite que el álcali residual se difunda desde las regiones más profundas de la dermis. En este punto, vuelva a verificar el pH del área. Si la piel vuelve a ser fuertemente alcalina, se debe repetir el riego.
La descontaminación debe repetirse hasta que el líquido escurrido permanezca neutral. En algunos casos, esto puede llevar varias horas de descontaminación repetida.
Algunas sustancias ligeramente alcalinas, como los detergentes, pueden causar quemaduras si se dejan en la piel durante un período prolongado.
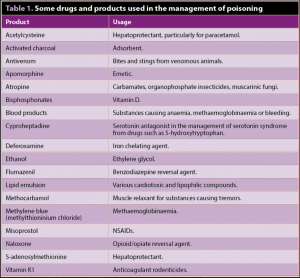
Medicamentos comunes utilizados en el tratamiento de intoxicaciones.
Además de la apomorfina y el carbón activado, se usan una serie de otras drogas en el tratamiento del envenenamiento (Tabla 1). Estos incluyen medicamentos para apoyar el sistema gastrointestinal, incluidos gastroprotectantes y antieméticos. Los analgésicos, sedantes, anticonvulsivos y anestésicos también se usan comúnmente.
El metocarbamol es un relajante del músculo esquelético y puede ser útil en el tratamiento del envenenamiento con sustancias que causan temblores, como la permetrina, el metaldehído y las micotoxinas tremorgénicas.
Los hepatoprotectores, como la acetilcisteína y la S-adenosilmetionina, se usan para la toxicidad del paracetamol y el xilitol.
La atropina se usa en el tratamiento de la hipersalivación y como antídoto para la intoxicación por carbamatos y algunos hongos (por ejemplo, aquellos que contienen muscarina).
La vitamina K es el antídoto específico para los rodenticidas anticoagulantes, que los perros ingieren con mucha frecuencia.
La mordedura de serpiente se debe manejar con el antiveneno apropiado.
La fluidoterapia es importante para la perfusión celular principal, la deshidratación correcta y el desequilibrio electrolítico, proteger los riñones después de la ingestión de sustancias nefrotóxicas (como uvas, pasas y lirios) y para corregir la hipotensión. Sin embargo, no está indicado o es útil en todos los casos, por lo que los veterinarios deben asegurarse de que sea necesario antes de la administración.
Los productos sanguíneos también pueden ser necesarios para animales con anemia inducida por toxinas o con pérdida de sangre por toxicidad de rodenticida anticoagulante.
Los lípidos parenterales para la infusión de lípidos también deben estar disponibles. Esto se usa en el tratamiento de la toxicidad de los medicamentos cardiotóxicos o compuestos lipofílicos, como la permetrina, la ivermectina y muchos otros compuestos.
La emulsión de lípidos es relativamente fácil de administrar y se puede usar en el tratamiento de la intoxicación con una variedad de drogas y productos químicos. Es económico y a menudo salva vidas.
Si los medicamentos usados raramente no se almacenan, es importante saber cómo y dónde obtenerlos en caso de emergencia. Los centros de envenenamiento generalmente tienen esta información, que pueden proporcionar.
¿Admitir o referir?
Después de que se haya llevado a cabo la estabilización y el tratamiento inicial, y con información sobre los riesgos y el pronóstico potencial en un caso particular, se debe tomar la decisión sobre el ingreso o la derivación.
Conclusión
El tratamiento inicial de un paciente envenenado implicará la estabilización, si es necesario, y la obtención de un historial, seguido de una evaluación de riesgos para determinar el enfoque correcto para la descontaminación y el tratamiento adicional.
Un centro de información sobre venenos puede proporcionar consejos específicos para ayudar al clínico y garantizar que cada animal expuesto a toxinas sea tratado adecuadamente.
El uso de algunas drogas mencionadas en este artículo estaría bajo la cascada.
Panel 1. Toma de antecedentes en casos de sospecha de intoxicación.
- El veneno»
- ¿A qué ha estado expuesto el animal? Esto debe incluir información, cuando corresponda, sobre:
- detalles del producto / nombre comercial / concentración de la tableta, concentración del ingrediente activo
- descripción de la planta, nombre común, nombre científico
- Si solo existe una sospecha de exposición:
- ¿Hay algo presente en el vómito?
- ¿Hay algo presente en la piel, por ejemplo, un parche grasiento u olor?
- ¿El aliento huele a algo?
- ¿Hay algún medicamento presente en el hogar?
- Cual es la temporada ¿Hay alguna sustancia en particular más fácilmente disponible en la época del año?
- ¿Se ha tratado a la mascota con algo recientemente, por ejemplo, tratamiento contra pulgas o medicamentos para humanos?
- ¿A qué ha estado expuesto el animal? Esto debe incluir información, cuando corresponda, sobre:
- La exposición:
- ¿Por qué vía – oral, piel, ojo o inhalación?
- ¿Cuánto se ha tomado?
- ¿Cómo sucedió, por ejemplo, derramar, masticar el contenedor, dado por error?
- ¿Cuando sucedió?
- El animal:
- ¿El animal tiene algún signo clínico?
- ¿El animal tiene alguna condición preexistente?
- El propietario:
- ¿Ya ha tratado el dueño de la mascota?
- ¿Se ha lavado la mascota o se le ha dado un emético?
Panel 2 Aprovechando al máximo un centro de envenenamiento
- Tenga a mano el número de teléfono de emergencia.
- Comprenda cómo funcionan los centros de venenos, ya que varían en diferentes países:
- El Reino Unido tiene dos servicios de información sobre envenenamientos: uno para profesionales veterinarios (Servicio de Información sobre Venenos Veterinarios [VPIS]) y otro para propietarios (Animal PoisonLine [APL]). Ambos servicios son de pago.
- El VPIS proporciona información sobre signos clínicos, tratamiento y pronóstico.
- APL es una línea de triaje y brinda apoyo a los veterinarios con el objetivo de reducir el sobretratamiento, así como garantizar que los propietarios no esperen en casa «para ver qué sucede» en casos de intoxicación grave. No se dan consejos de tratamiento ya que algunos planes son complejos, por lo que no sería seguro darlos a los propietarios para que los transmitan. También es posible que los propietarios traten de tratar en casa.
- El Reino Unido tiene dos servicios de información sobre envenenamientos: uno para profesionales veterinarios (Servicio de Información sobre Venenos Veterinarios [VPIS]) y otro para propietarios (Animal PoisonLine [APL]). Ambos servicios son de pago.
- Antes de llamar por teléfono, tenga la mayor cantidad de información posible:
- el animal: peso, raza, edad, etc.
- el veneno»
- la dosis
- la ruta de exposición
- cualquier signo clínico presente o que haya ocurrido
- enfermedad preexistente
- cualquier tratamiento ya dado
- Tenga lápiz y papel a mano.
Panel 3. Emesis en el manejo del envenenamiento
- Contraindicaciones para la emesis.
- La emesis no debe ser inducida:
- Si el animal:
- ya ha vomitado
- está muy somnoliento o inconsciente
- está teniendo una convulsión
- tiene reflejo de tos reducido
- Si la sustancia se ingiere:
- es probable que provoque somnolencia o convulsiones rápidamente
- contiene parafina, productos derivados del petróleo u otros productos orgánicos oleosos o volátiles que podrían aspirarse a los pulmones
- contiene compuestos detergentes, que podrían aspirarse a los pulmones
- es un ácido o álcali fuerte, que podría causar más daño al esófago si se regurgita
- Si el animal:
- La emesis no debe ser inducida:
- Emética obsoleta y peligrosa
- En el pasado se han utilizado varias sustancias como eméticos, pero son obsoletas y potencialmente peligrosas:
- La sal (cloruro de sodio) nunca debe usarse. Puede causar hipernatremia grave (Pouzot et al, 2007) o mortal (De Groot et al, 2008) en animales cuando se usa como emético.
- La mostaza no es confiable como emético y no se recomienda (Beasley, 1999).
- El sulfato de cobre es un emético potente, pero no se recomienda debido al riesgo de toxicidad.
- El jarabe de ipecacuana (ipecacuana) se usó ampliamente en el pasado, particularmente en medicina humana, pero ahora no se recomienda. Es relativamente ineficaz, lento para actuar, tiene un sabor amargo y ya no está ampliamente disponible.
- Peróxido de hidrógeno, debido a daños en el tracto gastrointestinal.
Bibliografía
- Beasley V (1999). Diagnosis and management of toxicoses. In Beasley V (ed), Veterinary Toxicology, International Veterinary Information Service, Ithaca.
- Bough M (2003). Dermal decontamination: dealing with sticky situations, Vet Tech 24(8): 538-540.
- Caudill MN, Stilwell JM, Howerth EW and Garner B (2019). Chronic granulomatous pneumonia and lung rupture secondary to aspiration of activated charcoal in a French bulldog, Vet Clin Pathol 48(1): 67-70.
- De Groot R, Veling WMT, Offereins N and Meulenbelt J (2008). When the remedy is worse than the poisoning: the use of table salt as a household emetic, Clin Toxicol 46(5): 383-384.
- McLuckie A, Forbes AM and Ilett KF (1990). Role of repeated doses of oral activated charcoal in the treatment of acute intoxications, Anaesth Intensive Care 18(3): 375-384.
- Niedzwecki AH, Book BP, Lewis KM, Estep JS and Hagan J (2017). Effects of oral 3% hydrogen peroxide used as an emetic on the gastroduodenal mucosa of healthy dogs, J Vet Emerg Crit Care 27(2): 178-184.
- Obr TD, Fry JK, Lee JA and Hottinger HA (2017). Necroulcerative hemorrhagic gastritis in a cat secondary to the administration of 3% hydrogen peroxide as an emetic agent, J Vet Emerg Crit Care 27(5): 605-608.
- Pond SM (1986). Role of repeat oral doses of activated charcoal in clinical toxicology, Med Toxicol 1(1): 3-11.
- Pouzot C, Descone-Junot C, Loup J and Goy-Thollot I (2007). Successful treatment of severe salt intoxication in a dog, J Vet Emerg Crit Care 17(3): 294-298.
- Thawley VJ and Drobatz KJ (2015). Assessment of dexmedetomidine and other agents for emesis induction in cats: 43 cases (2009-2014), J Am Vet Med Assoc 247(12): 1,415-1,418.
- Watson AK and Indrawirawan YH (2019). Side effects of powdered sodium carbonate (washing or ‘Lectric’ soda) used as an oral emetic agent in five dogs, Aust Vet J 97(5): 157-161.
- Wild J (2010). Microbat stuck on flypaper, Control and Therapy Series 260: 5,112.
- Willey JL, Julius TM, Claypool SP and Clare MC (2016). Evaluation and comparison of xylazine hydrochloride and dexmedetomidine hydrochloride for the induction of emesis in cats: 47 cases (2007-2013), J Am Vet Med Assoc248(8): 923-928.
Fuente: vettimes.co.uk

